Verabreichen von Transfusionen
1. VORBEREITUNG:
Für die korrekte Durchführung einer Transfusion ist der transfundierende selbst verantwortlich.
Ungeachtet aller vorherigen Kontrollen muss Folgendes erneut kontrolliert werden:
- Indikation
- Identität – Stimmen die Patientendaten mit dem Lieferschein überein (Name, Geburtsdatum), stimmt die Nummer des Blutproduktes mit dem Lieferschein überein
- Kompatibilität – ist die AB0- und Rh-Blutgruppe des Blutproduktes mit der AB0- und Rh-Blutgruppe des Patienten gleich oder kompatibel
- Ablaufdatum – ist das Verfallsdatum nicht überschritten
- Integrität – ist das Blutprodukt unbeschädigt, der Inhalt ohne Koagel, der Überstand nicht rötlich verfärbt (Hinweis auf Hämolyse), bei TKs „Swirling“-Phänomen erhalten
- Diese Kontrollen finden üblicherweise bei der Vorbereitung des Blutpräparates außerhalb des Patientenzimmers statt.
- Patientendaten (Patientenetikett) und die Nummer der Blutprodukte werden auf dem Transfusionsprotokoll erfasst.
2. DURCHFÜHRUNG DER TRANSFUSION:
Beim Patienten wird erneut die Identität und Geburtsdatum des Patienten kontrolliert. Das geschieht entweder durch direkte Ansprache des Patienten oder Überprüfen des Patientenarmbandes. Die Angaben müssen mit den Daten auf dem Produktetikett übereinstimmen.
Werden demselben Patienten mehrere Blutprodukte in einer Sitzung verabreicht, so sind vor Verabreichung der ersten Blutkonserve alle zugehörigen Konserven auf diese Weise zu prüfen und an denselben Infusionsständer zu hängen, um eine mögliche spätere Verwechslung auszuschließen. Nach dieser Überprüfung dürfen die Blutkonserven nicht mehr vom Patienten entfernt werden.
Erst jetzt sollten die Produkte mit einem Transfusionsbesteck eröffnet werden.
Transfusionsbestecke unterscheiden sich von gewöhnlichen Infusionsbestecken durch einen Filter (170-260µm), der eventuell auftretende Mikrothromben zurückhalten soll.
3. BEDSIDE-TEST:
Direkt vor der Transfusion wird der Bedside-Test durchgeführt. Dadurch wird ein letztes Mal überprüft, ob das richtige Blutprodukt dem richtigen Patienten verabreicht wird. Und es wird die Kompatibilität der Blutprodukte mit dem Patienten im AB0-System überprüft.
- Prinzip:
Im Bedside-Test werden Antikörper gegen Blutgruppenantigene eingesetzt – anti-A und anti-B.
Der internationale Standard ist, dass anti-A blau und anti-B gelb eingefärbt ist. Bei der Serafolkarte (oder ähnlichem trockenen Testsystem) müssen die Antikörper durch eine zusätzliche Zugabe von NaCl oder H2O in Lösung gebracht werden.
- Durchführung:
Aus einer frischen Blutprobe wird mit Hilfe einer Medtrokarte oder einer Serafolkarte die AB0-Blutgruppe des Patienten und des EKs bestimmt. Bei Thrombozytenkonzentraten und Plasma bestimmt man die Blutgruppe nur patientenseitig.
- Interpretation:
Bei der Interpretation des Tests geht man nach dem Prinzip „WYSIWYG“ – aus dem Englischen: What You See Is What You Get und heißt soviel wie: du bekommst, was du siehst.
Es soll bedeuten: reagiert das anti-A-Feld, hat man die BG A vor sich, usw.
Das komplette Interpretationsschema sieht folgendermaßen aus:
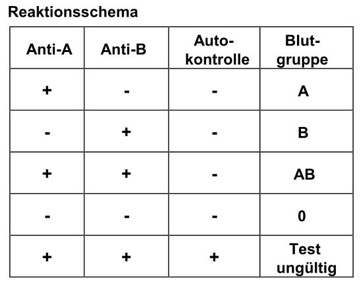
Zusätzlich braucht man das Verträglichkeitsschema für EKs, um diese beurteilen zu können.
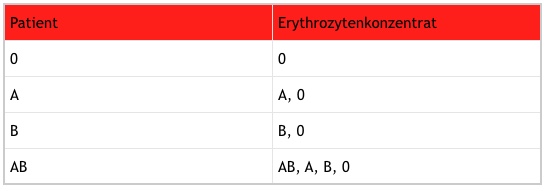
Das Ergebnis der Blutgruppenbestimmung und die sich daraus ergebende Verträglichkeit werden auf dem Transfusionsprotokoll dokumentiert. Die Testkarte verbleibt bis zum Ende der Transfusion in unmittelbarer Nähe des Patienten. Anschließend wird sie entsorgt.
- Bedeutung:
Bei einer Verwechslung, wenn der Patient eine unverträgliche Blutgruppe bekommen würde, ist es die letzte Möglichkeit eine inkompatible Fehltransfusion zu verhindern.
Unterlassen des Bedside-Tests oder der Dokumentation seines Ergebnisses ist ein Behandlungsfehler! Werden mehrere Blutprodukte hintereinander verabreicht, behält der Bedside-Test bis zum letzten Produkt seine Gültigkeit, sofern die Transfusion von derselben Person durchgeführt wird. Wechselt die transfundierende Person, ist der Test zu wiederholen!
Bei uneindeutigem Ergebnis oder einer Abweichung von der auf dem Begleitschein angegebenen Blutgruppe des Empfängers, ist der Test zunächst zu wiederholen. Bleibt das Ergebnis weiter fraglich, darf die Konserve nicht transfundiert werden, und die Blutbank ist zu verständigen.
Die Angaben des Herstellers der Identitätskarte insbesondere zu Lagerbedingungen und Haltbarkeit sind genau zu beachten. Verwendete Flüssigsysteme (z.B. Medtrokarte) sind bei 4 ± 2°C im Kühlschrank zu lagern.
4. VENÖSER ZUGANG:
Blutprodukte werden über einen peripheren Zugang oder einen Zentralvenenkatheter verabreicht. Auf jeden Fall soll ein großvolumiger Zugang bestehen für eine erforderliche Notfallbehandlung.
Es sollen gleichzeitig keine anderen Medikamente zugeführt werden. Blutprodukte sollen einzeln verabreicht werden. Dadurch können sofortige Unverträglichkeiten richtig zugeordnet werden – Ausnahmen sind Notfälle und Operationen.
Absolut kontraindiziert ist die Gabe von Medikamenten und von Lösungen, die Calcium oder Glukose enthalten, über dasselbe Schlauchsystem (Gefahr der Gerinnungsaktivierung oder Hämolyse).
5. TRANSFUSIONSBEGIN UND -VERLAUF
Ungeachtet der vorangegangenen Aufklärung soll der Patient vor Transfusionsbeginn noch einmal auf mögliche Unverträglichkeitszeichen hingewiesen werden, bei deren Auftreten sofort Arzt oder Pflegepersonal zu verständigen ist.
Nach Einleitung der Transfusion ist der Patient auf akut auftretende Nebenwirkungen zu beobachten.
Für eine geeignete Überwachung durch die Pflegekräfte ist zu sorgen, dabei muss der zuständige Arzt unverzüglich erreichbar sein. Die Verträglichkeit der Transfusion ist in der Krankenakte und auf dem Transfusionsprotokoll zu dokumentieren.
Auch nach Abschluss der Transfusion ist auf unerwünschte Reaktionen zu achten, über deren mögliches Auftreten der Patient informiert sein sollte. Dies gilt insbesondere für ambulante Transfusionen, nach deren Ende der Patient mindestens eine Stunde unter Beobachtung bleiben soll.
Das Transfusionsbehältnis samt Transfusionssystem muss nach Beendigung der Transfusion für 24 Stunden bei 2-6°C in einem Kühlschrank getrennt von anderen Blutprodukten oder Medikamenten aufbewahrt werden.
6. TRANSFUSIONSREAKTIONEN:
Bei Auftreten von Transfusionsreaktionen wird die Transfusion unverzüglich abgebrochen und der zuständige Arzt verständigt.
Als Erstbehandlung kann dem Patienten die Kombination aus einem Glukokortikoid, Antihistaminikum und Magenschutz verabreicht werden.
Z.B.: In 100ml oder 250 ml 0,9% NaCl Lösung werden vorgelegt:
75mg oder 100mg Soludacortin, 1Ampulle Dibondrin, 1 Ampulle Ulsal
Patienten, die wiederholt auf Transfusionen febril oder allergisch reagieren, können mit dieser Kombination eventuell prämediziert werden.
Die häufigsten Transfusionsreaktionen sind Fieber, allergische Reaktionen mit Juckreiz und und Übelkeit. Wenn sie als Einzelsymptome oder nur in dieser Kombination vorkommen, sind sie zwar für den Patienten unangenehm und vielleicht beunruhigend, aber ansonsten harmlos. Je nach Ausprägung, Leidensdruck und Erfahrung des Arztes können, müssen sie aber nicht mit den oben angeführten Medikamenten behandelt werden.
Kommen dazu auch noch folgende Symptome sollte der Patient etwas genauer beobachtet werden, weil sie die Vorboten von gefährlichen Reaktionen sein können. Jede Reaktion mit diesen Symptomen sollte primär als ein hämolytischer Transfusionszwischenfall behandelt werden - bis das Gegenteil bewiesen ist.
• Übelkeit, Erbrechen
• Durchfall
• Blässe
• Kurzatmigkeit und Atemnot
• Blutdruckabfall bis Schock oder Blutdruckanstieg
• Schmerzen (Brust, Rücken, Abdomen, Flanken)
• Hämoglobinurie, Oligurie, Anurie
Sofortmassnahmen:
- Transfusion stoppen
- aus einem anderen Zugang Blut für folgende Parameter abnehmen:
- Für die Blutbank: BG, Antikörpersuchtest, DAT, Isoagglutinintiter (bei ABO-Inkompatibilität)
- Für das Zentrallabor: BB, LDH, Haptoglobin, Nierenfunktionsparameter, Bilirubin
- Flüssigkeit je nach RR-Anhängen
Und vor allem bei RR- und Sauerstoffinstabilität den Patienten auf eine Intensivstation verlegen. Ein solcher Patient gehört auf keinen Fall in die Ärzte eines panischen KPJ-Arztes - höchstens unter Präsenzanleitung durch einen erfahrenen Internisten.
Biologische Vorprobe:
Beim Vorliegen von unspezifischen Wärmeauto-Antikörper und einer positiven Kreuzprobe wird vor der Gabe eines Erythrozytenkonzentrates die Durchführung einer biologischen Vorprobe empfohlen. Auch bei schweren Transfusionsreaktionen in der Vorgeschichte empfiehlt sich deren Durchführung.
Es handelt sich um einen klinischen Test beim Patienten mit einer kleinen Menge des Erythrozytenkonzentrates, die über ca. 3 Minuten (2 gtt/Sek.) verabreicht wird. Danach wird die Transfusion gestoppt und der Patient über 10-15 Minuten engmaschig observiert und auf das Auftreten von Nebenwirkungen überwacht.
Treten keine Symptome einer unerwünschten Reaktion auf, kann das Erythrozytenkonzentrate langsam weiter transfundiert werden. Diese Patienten dürfen nicht ganz allein gelassen werden.
Die biologische Vorprobe wird für jedes EK separat durchgeführt.
7. AUFSICHTSPFLICHT:
Patienten, die transfundiert werden, dürfen nicht ohne Aufsicht gelassen werden. Sie müssen jederzeit die Möglichkeit haben, eine Pflegekraft oder einen Arzt zu kontaktieren, falls Nebenwirkungen auftreten sollten.
